| CRIT 2020 | 1. |
| Checklist implementatietraject |
Richt uw ICT in: a) Maak een overzicht van de HVZ patiënten b) Hanteer het HIS risico profiel aan de hand van de minimale indicatoren set c) Doe dossier onderzoek conform het stroomdiagram en de werkwijzer |
| CRIT 2020 | 2. |
| Checklist implementatietraject |
Maak praktische werkafspraken en leg deze vast: a) Diagnostiek en behandeling op basis van het regionale HVZ zorgplan b) Taken huisarts, POH en doktersassistent c) Ad hoc / spoed overleg tijdens spreekuur POH met huisarts d) Gestructureerd overleg huisarts met betrokken hulpverleners HVZ spreekuur e) Richt oproep-, controle- en follow up systeem in. |
| CRIT 2020 | 3. |
| Checklist implementatietraject | Implementeer de regionale samenwerkingsafspraken met andere zorgverleners |
| CRIT 2020 | 4. |
| Checklist implementatietraject | Volg nascholing(en) op HVZ gebied |
| CRIT 2020 | 5. |
| Checklist implementatietraject | Afsluiting implementatietraject (voorheen audit / visitatie) |
| CRIT 2020 | Checklist implementatietraject |
| 1. | Richt uw ICT in: a) Maak een overzicht van de HVZ patiënten b) Hanteer het HIS risico profiel aan de hand van de minimale indicatoren set c) Doe dossier onderzoek conform het stroomdiagram en de werkwijzer |
| 2. | Maak praktische werkafspraken en leg deze vast: a) Diagnostiek en behandeling op basis van het regionale HVZ zorgplan b) Taken huisarts, POH en doktersassistent c) Ad hoc / spoed overleg tijdens spreekuur POH met huisarts d) Gestructureerd overleg huisarts met betrokken hulpverleners HVZ spreekuur e) Richt oproep-, controle- en follow up systeem in. |
| 3. | Implementeer de regionale samenwerkingsafspraken met andere zorgverleners |
| 4. | Volg nascholing(en) op HVZ gebied |
| 5. | Afsluiting implementatietraject (voorheen audit / visitatie) |
Op de volgende pagina’s worden de onderdelen van het implementatietraject verder toegelicht.
A. Maak een overzicht van de HVZ-patiënten die binnen de CVRM-zorg vallen
Maak volgens het selectieprotocol van ZEL een uitdraai van de patiëntenpopulatie.
| Selectieparameters HVZ; inclusiecriteria |
Angina Pectoris Instabiele angina pectoris Stabiele angina pectoris |
| ICPC |
K74.00 K74.01 K74.02 |
| Selectieparameters HVZ; inclusiecriteria | Accuut Myocardinfact |
| ICPC | K75.00 |
| Selectieparameters HVZ; inclusiecriteria |
Andere chronische ischaemische hartziekten Coronairsclerose Vroeger myocardinfact (> 4 weken geleden) |
| ICPC |
K76.00 K76.01 K76.02 |
| Selectieparameters HVZ; inclusiecriteria | TIA |
| ICPC | K89.00 |
| Selectieparameters HVZ; inclusiecriteria | Intracerebrale bloeding |
| ICPC | K90.02 |
| Selectieparameters HVZ; inclusiecriteria | Cerebraal infarct |
| ICPC | K90.03 |
| Selectieparameters HVZ; inclusiecriteria | Claudicatio intermittens / Perifeer arterieel vaatlijden (PAV) |
| ICPC | K92.01 |
| Selectieparameters HVZ; inclusiecriteria | Aneurysma Aortae |
| ICPC | K99.01 |
| Selectieparameters HVZ; inclusiecriteria | ICPC |
| Angina Pectoris Instabiele angina pectoris Stabiele angina pectoris | K74.00 K74.01 K74.02 |
| Accuut Myocardinfact | K75.00 |
| Andere chronische ischaemische hartziekten Coronairsclerose Vroeger myocardinfact (> 4 weken geleden) | K76.00 K76.01 K76.02 |
| TIA | K89.00 |
| Intracerebrale bloeding | K90.02 |
| Cerebraal infarct | K90.03 |
| Claudicatio intermittens / Perifeer arterieel vaatlijden (PAV) | K92.01 |
| Aneurysma Aortae | K99.01 |
Het advies geldt om ook patiënten, die onder behandeling zijn van de tweede lijn, met één of meerdere van de bovenstaande ICPC codes te includeren binnen de eerstelijns CVRM zorg.
Exclusiecriteria
- Diabetespatiënten zijn geen onderdeel van de selectie (T90.00, T90.01 en T90.02). Patiënten met deze codes dien je uit het bestand te filteren, of direct uit te sluiten tijdens het aanmaken van de patiëntselectie.
- Ernstige co-morbiditeit waardoor CVRM niet zinvol is;
- Een maligniteit waarbij CVRM niet zinvol is;
- Palliatieve en/of terminale zorg.
B. Hanteer HIS risicoprofiel aan de hand van de registratieset HVZ
HVZ patiënten hebben een hoog risico op een recidief en/of sterfte ten gevolge van HVZ. Het risico van HVZ is multifactorieel bepaald. Daarom worden de risicofactoren in samenhang beoordeeld en behandeld. Voor alle patiënten met een HVZ wordt hun risicoprofiel bepaald. Het risicoprofiel is een overzicht van voor HVZ relevante risicofactoren: klik hier voor de registratieset HVZ.
C. Implementeer de registratie instructies
Omdat er sprake kan zijn van multimorbiditeit op HVZ-gebied, wordt geadviseerd om aan het eerste doorgemaakte HVZ event de episodetitel CVRM toe te voegen. Indien mogelijk maak je in het HIS een cluster CVRM aan. Door aan de episodetitel van het eerste HVZ-event CVRM toe te voegen, is voor alle medewerkers duidelijk aan welke ICPC code (of cluster) de CVRM handelingen van deze HVZ-patiënt kunnen worden vastgelegd. Bij elk bezoek aan de huisarts wordt de hoofdbehandelaar CVRM (CVHB_KZ) ingevuld.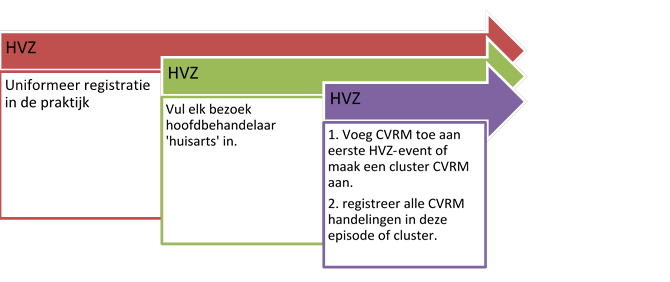
D. Voer dossieronderzoek uit
Hieronder volgt eerst een tekstuele uitleg van het dossieronderzoek. Daarna wordt het schematisch weergegeven in een stroomschema.
Papieren beoordeling dossier en schonen van het patiëntenbestand
Op basis van selectiecriteria wordt een bestand gegenereerd. Het bepalen van de daadwerkelijke aanwezigheid van de diagnose HVZ bij deze patiënten vereist een zeer nauwkeurige controle. Wij adviseren om 2x per jaar een actueel bestand uit te draaien van alle HVZ-patiënten om zodoende vervuiling van de gegevens te voorkomen.
Patiënten met doorgemaakte HVZ
Patiënten met HVZ komen in aanmerking voor CVRM. Wanneer er sprake is van Angina pectoris, acuut myocardinfarct, andere chronische/ischaemische hartziekten, cerebraal infarct, intracerebrale bloeding, Transient Ischemic Attack (TIA), Claudicatio Intermittens, aneurysma Aortae én hoofdbehandelaar ‘huisarts’ wordt de patiënt eveneens opgenomen in het zorgpad HVZ.
Een veelgemaakte fout is dat aan patiënten met pijn op de borst meteen de ICPC van angina pectoris wordt toegekend. Als achteraf blijkt, dat dit slechts “aspecifieke thoracale pijnklachten” zijn, moeten op consultniveau deze foute ICPC‘s opgezocht en verwijderd worden. Automatisch aangemaakte contra-indicaties en episodes dienen eveneens verwijderd te worden. Veelal gaan deze fouten ver terug in het verleden. Ons advies is om pas een ICPC toe te kennen wanneer er daadwerkelijk een diagnose is vastgesteld (meestal door middel van een brief van de specialist).
Beoordeling hoofdbehandelaar HVZ
Is eenmaal nauwkeurig vastgesteld dat betrokkene daadwerkelijk een HVZ heeft doorgemaakt, dan wel atherosclerotisch orgaanschade heeft, dan wordt bekeken of de patiënt het afgelopen jaar voor CVRM-controle op het spreekuur in de huisartsenpraktijk is geweest. Zo ja, dan wordt hoofdbehandelaar ‘huisarts’ ingevuld. Als de patiënt op het spreekuur komt en het protocol wordt gebruikt, dan wordt direct 'huisarts' ingevuld als zijnde de hoofdbehandelaar. Indien de patiënt wel is uitgenodigd voor het spreekuur HVZ, maar niet komt, dan wordt in het protocol CVRM 'overige/onbekend' ingevuld bij hoofdbehandelaar. Wij adviseren deze patiënten wel het jaar na de oproep opnieuw op te roepen voor het spreekuur.
Bij patiënten die wel onder behandeling zijn van een specialist, maar bij wie met de specialist is afgesproken dat deze op het spreekuur komt van de POH/HA voor de CVRM, wordt ook hoofdbehandelaar 'huisarts' ingevuld in het protocol.
Verdere controle en complementering risicoprofiel
Het bestand van patiënten, dat na schonen overblijft en nog niet onder controle van de huisarts is, dient opgeroepen te worden voor verdere controle en complementering van het risicoprofiel.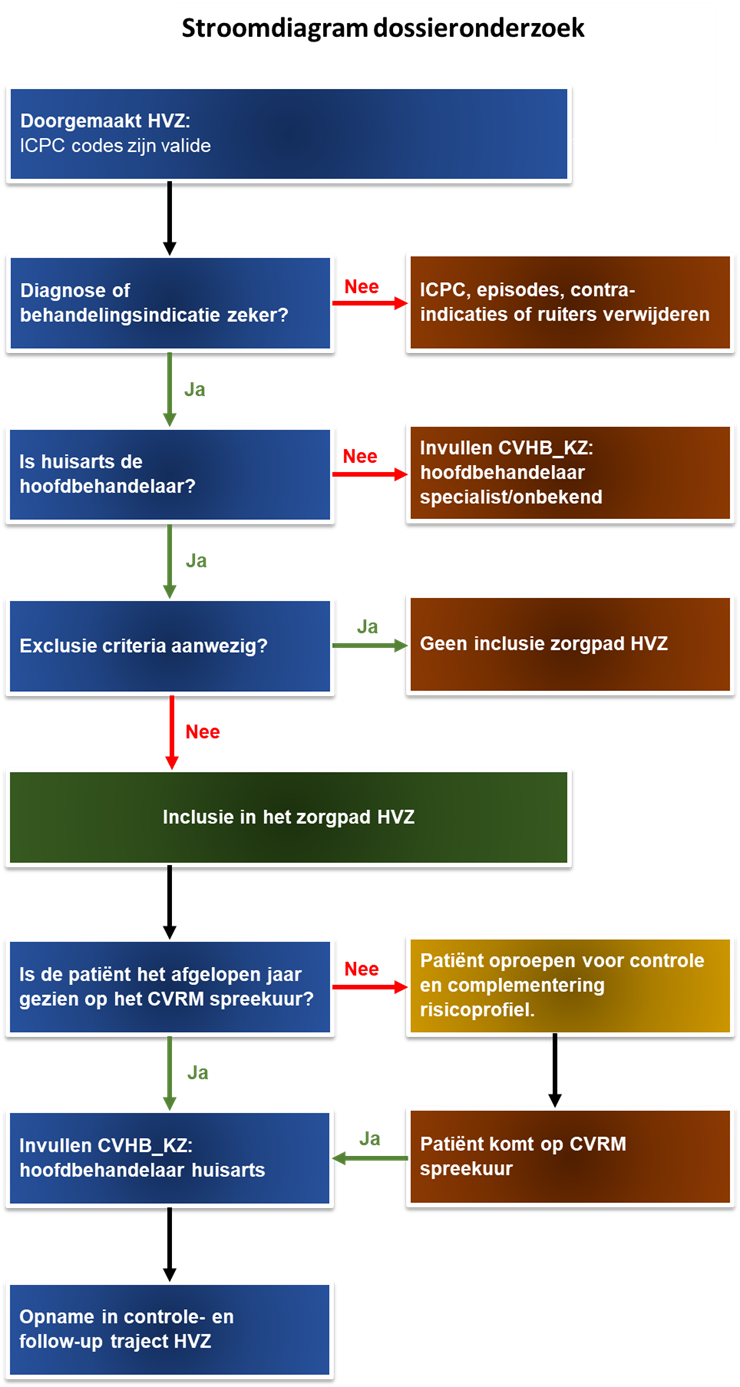
De huisarts en POH dienen praktische werkafspraken op te stellen evenals afspraken over diagnostiek en behandeling. Hierbij valt te denken aan:
- niet-medicamenteuze behandeling (zie paragraaf 3.4 en bijlage 3);
- medicamenteuze behandeling (zie paragraaf 3.5 en bijlage 6);
- zorgpaden HVZ (zie bijlage 8);
- individueel zorgplan.
Vanuit ZEL wordt geadviseerd dat de praktijkondersteuner de rol op zich neemt als centrale zorgverlener bij HVZ. In nauwe samenwerking met de huisarts verzorgt hij/zij de educatie en de voorlichting, bewaakt hij/zij als eerstverantwoordelijke het individuele zorgplan en ondersteunt de patiënt bij zelfmanagement.
De huisarts wordt ingeschakeld als de complexiteit van de medische problematiek van de patiënt daarom vraagt of indien multimorbiditeit hierom vraagt. De doktersassistente heeft geen taak bij de start van het individueel zorgplan, maar kan wel een taak vervullen bij de metingen in het kader van CVRM bij de HVZ-patiënten.
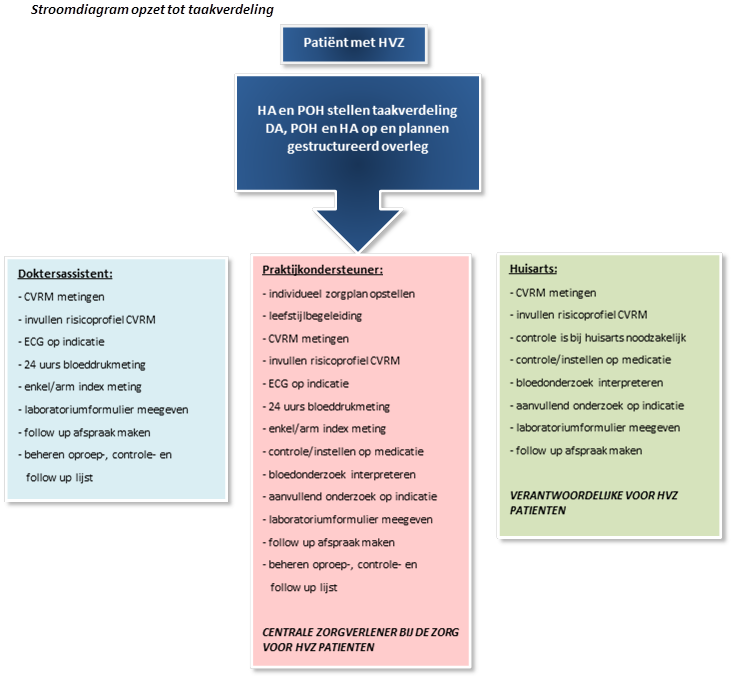
Vanuit ZEL wordt de volgende taakverdeling tussen huisarts, praktijkondersteuner en doktersassistent geadviseerd:
Huisarts:
- Elke HVZ patiënt wordt 1x per jaar door de huisarts/POH gezien.
- De huisarts overlegt met de POH over het individuele zorgplan.
- De huisarts evalueert met de POH het gekozen behandelingsbeleid/medicatiebeleid.
- De huisarts signaleert en diagnosticeert co-morbiditeit.
- De huisarts bepaalt de individuele streefwaarden, indien deze afwijken van de normaalwaarden.
Praktijkondersteuner (POH):
- Elke HVZ patiënt wordt 1x per jaar door de huisarts/POH gezien.
- De POH is de centrale zorgverlener en de spil in de zorgstraat HVZ met de andere zorgverleners.
- De POH is verantwoordelijk voor het voorbereiden en afstemmen van het individueel zorgplan, leefstijlplan en zelfmanagement met de patiënt (o.a via motivational interviewing).
- De POH overlegt met de huisarts over het individuele zorgplan.
- De POH evalueert met de huisarts het gekozen behandelingsbeleid/medicatiebeleid.
- De POH signaleert en diagnosticeert in overleg met de huisarts comorbiditeit.
- De POH verwerkt nieuwe multimorbiditeit.
Doktersassistent:
De doktersassistent kan een rol spelen bij het doen van metingen in het kader van HVZ, bijvoorbeeld bloeddruk, pols, enkel/arm index meting, 24-uurs bloeddrukmeting, het maken van een ECG etc.
De doktersassistent draait geen spreekuur voor de HVZ-patiënt.
Stroomdiagram opzet tot taakverdeling
C. Gestructureerd overleg met betrokken hulpverleners van het CVRM-spreekuur
Bepaal voor de eigen praktijk het tijdstip, de plaats en deelnemende personen.
D. Richt een oproep-, controlesysteem en follow-up systeem in
Er zijn verschillende mogelijkheden om een goed en effectief systeem in te richten. Eén en ander is afhankelijk van de mogelijkheden die een praktijk hiervoor tot zijn beschikking heeft.
Enkele opties:
- Maak gebruik van al bestaande oproep-, controlesystemen en follow-up systemen welke in gebruik zijn voor de andere zorgpaden (DM/COPD).
- Middels een kaartenbak.
- Maak een gedigitaliseerd bestand aan.
- Het HIS heeft een mogelijkheid om de follow-up te noteren en controleren.
- Met behulp van een oproepsysteem van een laboratorium (bijvoorbeeld via het laboratorium van een ziekenhuis).
- Aan de hand van controle van de medicatie (de apotheek kan hier mogelijk ook een rol in spelen).
- HVZ-lijst
→ noteer naam van patiënt, geboortedatum, geslacht en diagnose.
→ noteer wie de hoofdbehandelaar is. - Actielijst: patiënten waarvoor een actie vereist is
→ noteer naam, geboortedatum, geslacht.
Desgewenst kan de HVZ-verpleegkundige van ZEL ondersteuning bieden bij het opzetten van een oproep-, controlelijst en follow-up lijst.
Vragen die daarbij aan de orde komen zijn:
- Kan je inzichtelijk maken welke patiënten binnen het zorgpad HVZ vallen?
- Ben je erin geslaagd een risicoprofiel aan te maken in het HIS?
- Heb je een protocol voor diagnose, werkafspraken en taakverdeling gemaakt?
- Is er een overleg tussen de huisarts en de bij de HVZ betrokken medewerkers in de praktijk?
- Gebruik je een oproep-, controlesysteem en follow-up systeem?
- Heb je afspraken over de verwijzing van patiënten met andere zorgverleners in de eerste en tweede lijn?
- Heb je deelgenomen aan scholingen op het gebied van HVZ?
- Heb je het HVZ-proces binnen de praktijk middels werkafspraken vastgelegd?
- Voldoet je praktijk aan de grenswaarde van de HVZ-indicatoren?
- Zijn er nog verbeterwensen?
